Полное торможение. Немецкий врач делится опытом борьбы с вирусом
1 часа(-ов) назад
Германии удалось карантинными методами замедлить распространение эпидемии коронавируса. Такой вывод делают специалисты: число выздоровевших всё значительнее и значительнее превышает количество заболевших. Министр здравоохранения ФРГ Йенс Шпан заявил в минувшую пятницу: "Развитие эпидемии стало возможным держать под контролем". Он констатировал, что с середины марта Германия прошла период "полного торможения", так министр охарактеризовал строгие ограничения в общественной и экономической жизни. Так называемый коэффициент распространения R снизился в стране с 3 в начале марта до 0,7: полтора месяца назад каждый инфицированный заражал в среднем трех человек, а ныне менее одного. Как власти Германии и немецкая медицина смогли добиться такого результата?
По данным на утро 19 апреля число выявленных тестами зараженных коронавирусом составило 143.724 человек, из которых 88 тысяч уже выздоровели. Умерли около 4.538 человек, средний возраст умерших превышает 80 лет. В Германии в целом протестировано более 1,7 миллиона граждан, идёт постоянное информирование населения специалистами, в том числе и на русском языке. При этом в стране достаточно много свободных мест в клиниках и большой запас техники для искусственной вентиляции легких.
Всё это позволяет немецким врачам принимать больных из Италии, Испании и Франции. И хотя правительство уже санкционировало с 4 мая легкое ослабление защитных карантинных предписаний (открытие некоторых классов в школах, небольших магазинов, парикмахерских и салонов гигиены, проведение экзаменов в вузах), основные строгости остаются в силе. В частности, матчи футбольной Бундеслиги запрещены до конца августа. Война с коронавирусом, по мнению правительства и специалистов, всё ещё находится в начальной стадии.
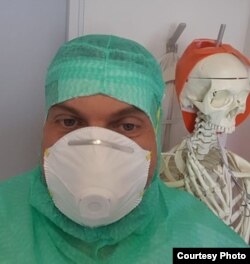
Мой собеседник – доктор Вадим Бас, врач клиники Ортенау в небольшом городе Кель. Клиника в настоящее время перепрофилирована в коронавирусный центр. Вадим учился в Украине и в Германии. В новых условиях он, по основной специальности хирург-ортопед, ведёт одно из коронавирусных отделений клиники.
– 16 марта у нас был выписан последний пациент, проходивший плановое лечение, – рассказывает немецкий врач в интервью Радио Свобода. – Вот уже месяц клиника закрыта для посещений, и мы стали накапливать пациентов с COVID-19. Кель находится в федеральной земле Баден-Вюртемберг. Это город на границе с Францией, раньше это был пригород Страсбурга, он и сейчас очень связан со Страсбургом – у нас общая линия трамвая, пешеходные мосты общие, парки.
План развёртывания обслуживания пациентов с коронавирусной инфекцией был разработан заранее. Мы к этому готовились, постепенно освобождая палаты, и когда к нам 6 марта доставили женщину с воспалением легких, мы сразу провели тест, и оказалось, что у нее коронавирусная инфекция. Как раз в те дни нашу клинику окончательно официально перепрофилировали в коронавирусный центр. Эта пациентка, кстати, выжила.
Ещё несколько дней назад у нас было 47 пациентов, из них 90 процентов с доказанной коронавирусной инфекцией, а другие пациенты пока либо с окончательно не подтверждённым диагнозом, либо с тяжёлым респираторным заболеванием. Часть пациентов находились на искусственной вентиляции легких в отделении интенсивной терапии. К сожалению, за последние дни у нас умерли 19 человек. Вообще основанием для стационарного лечения является чёткий триаж, медицинская сортировка (фр. triage, сортировка. – Прим РС), которая проводится при поступлении пациента в клинику. Сейчас у всех пациентов с острой респираторной инфекцией изначально предполагают коронавирусную, но на стационарное лечение мы принимаем не всех пациентов с респираторной инфекцией. Если у пациента имеются признаки респираторной недостаточности – увеличены частота дыхания и сатурация (уровень кислорода в крови) ниже определённого процента, то это является поводом для стационарного приема. Когда пациент уже находится на стационарном лечении, проводится диагностика и тестирование на коронавирусную инфекцию. То есть, если поступает пациент с воспалением легких, его всё равно изолируют, хотя на тот момент результатов тестов еще нет. Такие больные находятся у нас минимум пару дней. Пациенты, у которых коронавирусной инфекции нет, либо переводятся в другие больницы, либо, если их состояние уже улучшилось, просто выписываются домой.
В целом статистика при тяжёлой форме коронавирусной инфекции у пациентов, подключённых к аппаратам ИВЛ, неутешительная. Около 80% пациентов не удаётся спасти. Выживших у нас пока только 6. Одним из первых был 42-летний пациент с тяжёлой атипичной, то есть с коронавирусной пневмонией, которого мы в итоге направили на дополнительное лечение во Фрайбург, в университетский центр для проведения экстракорпоральной мембранной оксигенации (ЭКМО) и экстракорпоральной поддержки легких (ЭКЛА) – это методы интенсивной терапии, при которых аппарат частично или полностью берет на себя дыхательную функцию пациентов. Вчера мы узнали, что он был выписан из клиники на реабилитационное лечение. Это одна из наших побед.
– Каковы возможности вашей клиники, сколько коек у вас свободно, сколько больных вы могли бы принять?
– Пока пациенты у нас лежат по одному в комнате. Институт Роберта Коха (Институт имени Роберта Коха, нем. Robert-Koch-Institut, – расположенный в Берлине институт по изучению инфекционных и незаразных болезней, подчиняется непосредственно министерству здравоохранения Германии. – Прим. РС) разрешает несколько пациентов, у которых доказана инфекция, помещать в одну палату, но до тех пор, пока существует возможность изоляции, каждый пациент находится в отдельной комнате. Максимально, если мы заполним все комнаты, и все койки будут заняты, это будет от 75 до 80 пациентов.
– Вы упомянули, что применяете в лечении некоторых пациентов аппаратуру для искусственной вентиляции легких. Насколько технологически сложна эта процедура?
– Да, это непростые манипуляции, персонала и пространства у нас пока хватает. Если количество пациентов, нуждающихся в вентиляции легких, будет увеличиваться, тогда под вентиляцию лёгких будут приспосабливаться другие помещения. Это могут быть комната, где пациенты приходят в себя после наркоза, послеоперационные и даже операционные залы. Для подключения аппаратов искусственного дыхания необходимо подключение кислорода, а для некоторых аппаратов и подключение вакуума (чтобы воздух, которым пациентам вентилируются легкие, через систему фильтров выходил опять наружу).
– Аппаратура ИВЛ, как показывает практика, в итоге не всем помогает. Есть ли перспективы появления других способов лечения? Медикаментов, например?
80 процентов перенесут заболевание коронавирусной инфекцией, возможно, даже не заметив его, и только 20 процентов пациентов получат, скорее всего, тяжелую форму болезни
– Сейчас в мире рассматривается очень много терапий, планов лечения. В Германии в данный момент официального медикаментозного лечения еще не существует, то есть нет официально утвержденных планов специфического лечения. Поэтому проводится симптоматическая терапия. Пациентов подключают к аппаратам искусственного дыхания, потому что у них диагностирована лёгочная недостаточность. Скажем так, наше тело пытается компенсировать недостаток кислорода, а при коронавирусной инфекции, при воспалении лёгких, недостаток кислорода в крови вызывается поражением лёгочной ткани. Характерный признак этой инфекции – поражение нижних долей легких. Для того чтобы компенсировать этот недостаток кислорода, либо частота дыхания должна увеличиться, либо в легких необходимо задействовать определенные участки, которые при нормальной, спокойной работе лёгкого в дыхательном акте не участвуют.
До какого-то момента человек сам компенсирует недостаток кислорода – у больных появляется одышка, они начинают дышать чаще. Но в какой-то момент (у пожилых людей это происходит быстрее) дыхательная мускулатура устает, и возникает стадия, когда она не в состоянии обеспечить дыхание. Это и является поводом для подключения к аппарату искусственного дыхания. В принципе, по статистике, из заболевших пациентов 80 процентов перенесут заболевание коронавирусной инфекцией, возможно, даже не заметив его, и только 20 процентов пациентов получат, скорее всего, тяжелую форму болезни. А из этих 20 процентов, у которых будет так называемая атипичная двусторонняя пневмония, также примерно еще 20 процентов в конце концов окажутся подключенными к аппаратам искусственного дыхания. В первую очередь это, конечно, пациенты с возрастом 80+, имеющие сопутствующие заболевания (избыточный вес, гипертония, диабет, ну, и онкологические заболевания, и заболевания сердечно-сосудистой системы и легких). Это люди, у которых резервы и так уже выработаны, они малоспособны выносить дополнительные нагрузки. Хотя и в этой возрастной группе существуют, безусловно, исключения. Мы сейчас находимся в стадии приобретения опыта, подчас трагического: например, к сожалению, несколько дней назад у меня в отделении умер 36-летний пациент, у которого, в принципе, кроме небольшого избыточного веса, никаких других заболеваний не наблюдалось. У него вначале не было показаний для искусственной вентиляции легких, но состояние довольно быстро ухудшилось, и его пришлось подключать, так как у него развилась острая дыхательная недостаточность.
– Мы читаем в прессе, что в лёгочной ткани после острого процесса возникает замещение её соединительной тканью, фиброз. Что произошло в его случае, исчезли легкие? Такое может быть?
– В принципе фиброз, спайки в лёгких, констатируются после любого воспаления, когда какая-то часть лёгочной ткани утрачивает свою функцию. В воспалении, возникшем от коронавируса, поражение лёгких более чем значительно. Конкретно у этого больного сначала развилось сильное воспаление легких, потом присоединилась бактериальная инфекция, субинфекция. Он скончался от сепсиса на фоне острой легочной недостаточности.
– Правильно ли в отношении этого больного считать, что он умер в результате коронавирусной инфекции?
– Да. Но, если мы говорим в общем о статистике, то в любом случае статистика – наука больших чисел, это касается и медицины. В конце концов, наверное, через несколько месяцев, может быть, через год мы будем иметь более полную статистику. Дело в том, что даже охват пациентов, заболевших и умерших, неодинаков в разных странах, нет единой методики подсчета. Я общаюсь с коллегами из других стран и знаю, что в Италии тестируют на коронавирус всех умерших пациентов, всем делают мазок, чтобы выяснить карантинную ситуацию для родственников, которые непосредственно общались с пациентом до его смерти. В случае, если у умершего пациента даже случайно будет обнаружена коронавирусная инфекция, даже при отсутствии до того явных симптомов, всё равно статистически его смерть включается в статистику смертей от коронавирусной инфекции. В Германии по-другому. Если смерть произошла от осложнений на фоне коронавирусной инфекции, она включается в статистику как смерть от коронавирусной инфекции. Это одна из причин, почему мы видим такую большую разницу в статистике, например, между Италией и Германией.
– Но все равно картины в Италии и в Германии очень разные. Как тут ни измеряй, количество заразившихся и, что самое ужасное, количество смертей от последствий коронавирусной инфекции в Италии, безусловно, больше. Там ситуация, видимо, была взята под контроль с большим опозданием?
Мы надеемся, что не все заболеют одновременно, а это будет происходить в течение многих недель, месяцев, может быть, продлится год или два
– Да. И конечно, было много и других факторов. Пока об этом говорить ещё рановато, но когда-нибудь мы разберемся, почему так всё произошло. Хотя мы с коллегами и сейчас всё обсуждаем. Наверное, и менталитет сыграл роль, и то, что вернулись внуки после каникул к дедушкам и бабушкам. И итальянское трёхкратное обнимание и целование, и близкие телесные контакты – это, в конце концов, безусловно, сыграло свою роль. Ну, и конечно, статистика говорит нам о том, что в Италии пожилых людей старше 80 лет до 25 процентов населения. Всё же делать выводы пока еще рано, но когда-то, я уверен, мы об этом будем знать все.
– Канцлер Германии Ангела Меркель еще в марте, обращаясь к гражданам Германии, заявила: специалисты убедили ее в том, что через коронавирусную инфекцию предстоит пройти, так или иначе, 70 процентам немцев. Что означает эта фраза? Что рано или поздно, в той или иной форме, может быть, в лёгкой, в Германии переболеют более 50 миллионов человек?
– Да, безусловно, потому что контагиозность (лат. contagiosus – заразительный, заразный. – Прим. РС.) у коронавируса очень высокая. Но при этом надо сказать, что хотя Ангеле Меркель, видимо, всё объяснили, она хотела сказать нечто другое. Дело в том, что, если 70 процентов населения будет заражено, это не значит, что все они заболеют. Главное, мы надеемся, что они не заболеют одновременно, а это будет происходить в течение многих недель, месяцев, а может быть, продлится год или два. Но при 70-процентном поражении популяции инфекцией в какой-то момент возникнет такая ситуация, что в окружении человека будут находиться только люди, которые переболели, которые имеют уже иммунитет к коронавирусной инфекции. Если вокруг меня находятся только люди, которые не могут заразить меня, то и я, соответственно, уже не смогу заболеть. Если 70 процентов населения пройдут через инфекцию, она просто исчезнет. Или она, может быть, будет возникать как сезонный грипп, не более.
– Как вы считаете, долго ли продлится пандемия? Это год, два, больше?
– Трудно сказать. Дело в том, что буквально каждый день появляется новая информация, вирус изучается, заболевание изучается, всё меняется каждый день. Сейчас, например, появились сообщения о том, что вирус чувствителен к ультрафиолетовому излучению. В принципе, максимальное количество заражений происходит при посещении магазинов, общественных мест, в общественном транспорте, на работе. Если все поверхности будут получать от солнца ультрафиолетовое излучение, вирус на них будет погибать довольно быстро. Поэтому ожидается, что с наступлением тепла волна заражений спадет. Но к этому времени коллективный иммунитет ещё не выработается, и возможно, к осени, когда ухудшится погода и понизится температура воздуха, у людей будут возникать повреждения слизистых оболочек дыхательных путей, вирус, возможно, опять придет. Поэтому прогнозировать что-то пока рано. Пока что во многих странах мира (Германии удалось не попасть в их число) рост заражений продолжается экспоненциально.
– В Германии многие СМИ цитировали выступление гамбургского патологоанатома, профессора Клауса Пюшеля. Его целью было, во-первых, успокоить людей, объяснить им, что, да, это очень острое, заразное заболевание, надо беречься, выполнять все предписания, но тем не менее смерть от него и в связи с ним грозит всё-таки больше тем людям, у которых есть какие-то другие заболевания. Он говорил, например, что диабет второго типа по немецкой статистике есть у многих. У вашего 36-летнего пациента, который умер, вполне возможно, все же было какое-то заболевание.
– К сожалению, установить, было ли у него какое-то другое заболевание, сложно, потому что, по распоряжению Министерства здравоохранения, вскрытие пациентов с предположительно доказанной коронавирусной инфекцией запрещено.
– Получается, что профессор Пюшель в Гамбурге это предписание своевольно нарушал? Он провел вскрытие 50 умерших предположительно от коронавируса.
В моём представлении, ещё многие легкомысленно подходят к этой ситуации
– Он судмедэксперт, и я не думаю, что доктор Пюшель пошёл бы на нарушение закона. Скорее всего, он произвел эти вскрытия еще до введения запрета. Я читал его интервью и могу сказать, что не согласен с ним. Он написал, что при вскрытии у всех умерших были выявлены другие заболевания, приведшие к смерти, что он еще не видел ни одного пациента, умершего от коронавирусной инфекции. Я считаю, это неправильная, не соответствующая реалиям формулировка. Конечно, тяжелую форму коронавирусной инфекции прежде всего получают люди с хроническими заболеваниями, но, не будь этой инфекции, многие пациенты были бы сейчас живы. Возможно, они умерли бы от последствий своих заболеваний через месяцы или годы, но в данном случае смерть произошла именно из-за того, что они заболели коронавирусной инфекцией. Могу подтвердить, что, пациенты, к сожалению, умирающие в нашей клинике, безусловно умирают в результате коронавирусной инфекции.
– В нашей переписке вы упомянули трагический случай, который произошел на ваших глазах, когда в одной немецкой семье почти все умерли. Что это был за случай?
– Несмотря на то что карантинные мероприятия введены больше трёх недель назад, вы, наверное, тоже видите, что люди продолжают выходить на улицы, всё равно общаются. Мы узнаем из прессы, что где-то там, за закрытыми дверями, курили кальян больше 20 человек. В моём представлении, ещё многие легкомысленно подходят к этой ситуации. И вот этот случай, конечно, весь наш персонал поразил. Одна семья решила собраться и отметить юбилей, несмотря на то что постоянно говорилось: пожалуйста, не собирайтесь более чем по двое. Особенно это касается пожилых людей, которые больше подвержены опасности гибели от этой болезни. Но одна семья все же собралась отметить 85-летие прадедушки, дедушки, отца. В результате через 7 дней к нам поступил сначала сам именинник, виновник торжества, потом поступил брат, потом жена, потом дочь, затем жена брата… В результате большая немецкая семья разом лишилась старшего поколения. Самого юбиляра мы три дня интубировали, потом сняли с искусственной вентиляции легких, и нам казалось, что он выживет. Мы беспокоились за его психику, не знали, как сказать ему, что его жена, двое его братьев и жена одного из них (всем за 80 лет) – все умерли. Вот такая печальная история. Семейный праздник превратился в семейную трагедию. И наши надежды на его исцеление тоже были преждевременными. Теперь понятно, что шансы выжить у главы семьи оказываются минимальными. После суток улучшения его состояние стало критическим.
– Мы все – конечно, не дай Бог! – пока остаёмся потенциальными пациентами, все мы ждем вакцин и лекарств. Германия в этом смысле страна достаточно консервативная, допуск лекарств на рынок может быть длительным. В Израиле, например, уже проводят лечение препаратом от малярии, и другие препараты применяются. Когда в Германии, по вашей информации, будут применяться какие-либо препараты, хотя бы после экспериментального опробования на группах добровольцев?
– Медицина традиционно опирается как на опыт предыдущих поколений, так и на новые исследования. Сейчас мы находимся, в принципе, в состоянии войны, в ее начальной стадии. Врачи, персонал, ученые вирусологи и эпидемиологи воюют с этой инфекцией, она пока для нас – всё еще неизвестный враг, которого мы пытаемся узнавать, изучать. И, в принципе, каждый потерянный, умерший пациент – это и трагедия, и одновременно бесценный опыт. К сожалению, если в других областях – в экономике, в науке – ошибки хотя и оборачиваются потерями, но все же не людскими, а экономическими, финансовыми, то в медицине ошибка часто ведет к смерти пациента. Наша задача – из этих смертей, из этих потерь выйти с каким-то новым опытом, чтобы мы могли его использовать.
На днях пришла совершенно новая информация, которая, возможно, перевернёт всю стратегию лечения. Один из американских университетов опубликовал научное сообщение о том, что коронавирус производит белок, который поражает эритроциты и не дает эритроцитам, гемоглобину связывать кислород. В этом случае (если верить такой версии, она далека от подтверждения, но активно обсуждается в медицинских кругах) вся интенсивная дыхательная терапия не имеет смысла, потому что это не то место, куда ударяет вирус. Пораженные вирусом эритроциты, как сообщается, в принципе, не способны связывать кислород. Вот это абсолютно новая информация.
Препараты от малярии вписываются в эту концепцию, потому что они видоизменяют эритроциты, и протеины, вырабатываемые вирусом, теряют возможности воздействовать на гемоглобин. У французских исследователей, а также в Австралии, в Америке есть работы, которые показали: на фоне применения противомалярийных препаратов имеется позитивная статистика, люди выздоравливают. Почему – пока до конца не ясно. Система здравоохранения Германии действительно очень консервативна, и до тех пор, пока не будут пройдены все предписанные исследования, препарат не будет допущен к применению. Как ни ускоряй, на процедуры утверждения уходит несколько месяцев. И пока специфических препаратов не существует, надеяться можно на будущую вакцинацию.
Есть работа клиники Шарите в Берлине, проведенная на резус-макаках, они очень близки человеку генетически. Этих макак заразили коронавирусом, они переболели и выздоровели, и когда их пытались повторно заразить, это не удалось, у макак выработался иммунитет. Неизвестно, правда, как долго этот иммунитет держится, но, в принципе, это хороший шанс. Это показывает, что иммунитет вырабатывается, и если возникнет вакцина, если мы будем все привиты, то не будет необходимости в каком-то специфическом, другом лечении, наш организм сам научится с этим заболеванием бороться. Но в любом случае речь идет о сроке в несколько месяцев до создания вакцины, а далее все проверки и клинические студии потребуют до года, наверное.
– Мы ждем все-таки помощи от медицинской науки, пускай это будет прежде всего прививка...
Только тогда, когда – в идеальном случае, через два-три месяца – возникнет вакцина и, возможно, будут допущены лечебные препараты, мы постепенно сможем вернуться к нормальной жизни
– Пока большинство людей всё-таки придерживаются карантина, основного метода профилактики пандемии. До тех пор, пока не существует вакцины, уберечься можно, только максимально ограничив свои социальные контакты. Понятно, что в магазин надо выйти, и хочется свежего воздуха, но свежий воздух лучше принимать на балконе, а придя из магазина, нужно обязательно тщательно вымыть руки. И соблюдать правила максимально возможной самоизоляции – это слово, которое появилось сейчас, которое предполагает, что мы сами ответственно подходим к своему здоровью. И только тогда, когда – в идеальном случае, через два-три месяца – возникнет вакцина и, возможно, будут допущены лечебные препараты, мы постепенно сможем вернуться к нормальной жизни.
– В самом начале пандемии в Германии главе Института Роберта Коха Лотару Вилеру был задан вопрос: "Почему в бывших восточных землях цифры зараженности и смертности ниже, чем в западных? Не связываете ли вы это с тем, что в бывшей ГДР, в восточноевропейских социалистических странах по примеру Советского Союза была проведена поголовная прививка против туберкулеза?" В дальнейшем эта идея и далее мелькала в прессе. Что думаете, может ли тут быть какая-то связь?
– Речь идет о так называемой прививке БЦЖ. Это прививка ослабленным возбудителем туберкулеза, и люди, которые имеют в результате этой прививки иммунитет к туберкулезу, похоже, меньше подвержены заболеванию коронавирусной инфекцией. В бывших западногерманских землях заболеваемость и смертность действительно заметно выше, чем в бывших восточногерманских землях. То же самое мы видим и в странах бывшего Восточного блока, там заболеваемость и смертность тоже ниже, чем на западе Европы. Интересна ситуация с Испанией и Португалией. В Португалии тоже делали прививку БЦЖ в 60-х годах. И климатически, и культурно, и территориально Португалия и Испания очень близки, но в Португалии процент заболеваемости коронавирусной инфекцией в разы ниже, чем в Испании, там совсем иная ситуация. Системы здравоохранения обеих стран почти одинаковые, и в принципе, другого объяснения, кроме влияния прививок БЦЖ, не просматривается. Может быть, это и одно из объяснений, почему пока относительно низкая заболеваемость в России, в Украине и других бывших республиках Советского Союза. Но я еще раз хочу повторить, что мы пока находимся на этапе, когда мы исследуем, набираемся опыта. И пока еще никаких окончательных выводов и по этому поводу нет, – рассказал в интервью Радио Свобода доктор Вадим Бас, врач клиники Ортенау из города Кель.
Как показали результаты исследования, проведенного экспертами фонда Deep Knowledge Group из Лондона, ФРГ заняла второе место после Израиля в мировом рейтинге безопасности государств в условиях пандемии. В этот топ-40 вообще не попали Россия, США, Великобритания, а также Италия и Испания. Все эти страны, наоборот, вошли в топ-20 стран, подверженных наибольшим "коронавирусным рискам".





Комментариев нет:
Отправить комментарий